Stres, špatná strava a nedostatek pohybu. Není divu, že má dnes tolik lidí problémy s cholesterolem. Jenže cholesterol se dělí na „dobrý“ a „špatný“, a ten dobrý k životu potřebujeme. Jak moc oproti ideálnímu stavu jsme překročili škodlivý cholesterol nám určuje aterogenní index, který se vypočítává z výsledků biochemického krevního testu. Díky tomu lékař může zjistit, zda máme sklony k ateroskleróze či kardiovaskulárním onemocněním.
Co je to cholesterol?
Cholesterol je steroidní látka nacházející se v krvi. Zde společně s bílkovinami tvoří tzv. lipoproteiny. K tomu, aby lékař mohl vypočítat aterogenní index, potřebuje lipidogram s informacemi o všech frakcích lipoproteinů. Rozlišujeme je následovně:
- Vysokomolekulární lipoproteiny s vysokou hustotou (HDL)
- Nízkomolekulární lipoproteiny s nízkou hustotou (LDL)
- Lipoproteiny s velmi nízkou molekulovou hmotností s nejnižší hustotou (VLDL)
Zhruba 80 % cholesterolu si tělo vyrábí samo, 20 % pak přijímáme stravou. Lipoproteiny s vysokou molekulovou hmotností, které jsou pro naše tělo prospěšné, se produkují v játrech. Naopak nevyvážená strava a nadměrně tučné jídlo jsou bohaté na „špatný“ cholesterol a narušují metabolismus lipidů v těle. Aterogenní index určuje poměr LDL a HDL.
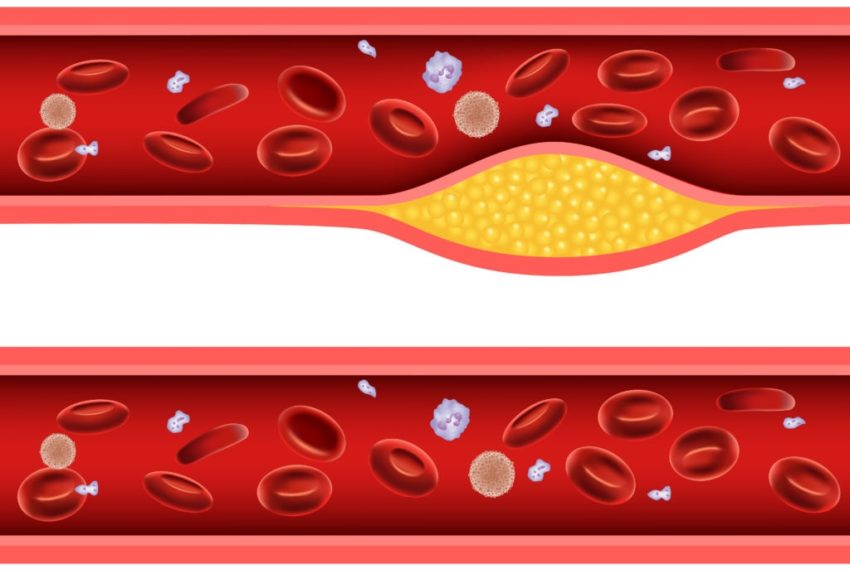
Správné určení hladiny cholesterolu
Celková hladina cholesterolu v krvi nemá vliv na pravděpodobnost vzniku aterosklerózy. Tato pravděpodobnost vzniká až tehdy, kdy je v krvi zvýšená hladina LDL nebo tehdy, kdy je LDL sice v normě, ale hladina HDL je nedostatečná.
Pokud je aterogenní index zvýšený o více než 3 mmol/l, cholesterol se začíná ukládat na cévní stěny. Čím vyšší je index, tím intenzivnější je průběh. Na cévních stěnách se začnou tvořit nánosy a ty se zužují, kromě toho se v nich začnou hromadit vápenaté soli a ty pak snižují pružnost cév. To může vést k velmi nebezpečné tromboembolii – část nánosu na cévách se rozpadne a utvoří krevní sraženinu, která zúženou cévu ucpe.
Rizikové faktory
Špatné stravovací návyky nejsou jediným faktorem, který aterogenní index ovlivňuje. Mezi další rizikové faktory patří například tyto:
- Dědičnost, věk nad 60 let
- Pohlaví (muži trpí tímto onemocněním častěji)
- Nedostatek fyzické aktivity, nadváha
- Vysoký krevní tlak, diabetes, infekční onemocnění
To, že ženy mají menší riziko onemocnění, je zapříčiněno estrogenem. Ten má příznivý vliv na cévní stěny a na jejich pružnost. Po menopauze se ale i u nich riziko značně zvyšuje, a to zejména pokud přestanou dbát o svou životosprávu. U mužů zase bývá příčinou přesycení organismu živočišnými tuky a nedostatečná fyzická aktivita. Zvýšené riziko mají také kuřáci.
Co můžeme dělat, pokud je náš index vysoký?
Pokud se u vás objeví zvýšený aterogenní index, není nutné hned propadat panice, jelikož se dá opětovně snížit. Nejprve je nezbytné, aby specialista určil příčinu zvýšení indikátorů. Tou může být i hormonální změna či těhotenství. Následně je nutné zahájit dietu, avšak i zde je nutný dohled odborníka. Náhlá a prudká změna ve stravě a rychlé změny v příjmu tuků totiž mohou mít opačný účinek a přináší pro tělo mnoho stresu.
V první řadě je potřeba pomalu snížit příjem živočišných tuků jako je sádlo, vepřové či jehněčí maso, zakysaná smetana či vaječné žloutky. Zařadit do jídelníčku bychom naopak měli tučné mořské ryby, ořechy (zejména vlašské), rostlinné oleje, lněná a slunečnicová semínka, olivy, čerstvé ovoce a zeleninu a dostatek čisté vody.
Pokud je index už v takových hodnotách, že pouhá změna stravování nestačí, předepíše lékař léky snižující hladinu cholesterolu. Pacient může podstoupit i mimotělní hemokorekci, při které je krev odebraná z žíly, vyčištěná speciálními filtry a opět vstřikovaná do těla. Cílem by ale vždy mělo být pouze snižování hladiny LDL. Pokud začne klesat i hladina HDL, léčba by měla být okamžitě zastavena.